Boli ale ochiului – care sunt cele mai frecvente afecțiuni apărute la vârstnici?

Boli ale ochiului la vârstnici
În a doua parte a articolului, colega noastră Lorina Petrescu, medic rezident în Optica Vedis a descris afecțiunile oftalmologice care pot să apară la adolescenți și adulți.
În ultima parte a articolului sunt descrise cele mai frecvente boli ale ochiului care pot să debuteze la persoanele în vârstă.
Cataracta
Majoritatea persoanelor vor dezvolta cataractă odată cu înaintarea în vârstă.
Cataracta se instalează atunci când cristalinul, lentila naturală din interiorul ochiului, nu mai este transparent, ci devine opac, vederea fiind condiționată de transparența cristalinului. Cauza cea mai frecventă este înaintarea in vârstă, fiind prezentă la ~70% dintre persoanele peste 65 de ani.
Mai rar, cataracta poate apărea și secundar diabetului, tratamentului îndelungat cu corticosteroizi sau în urma unui traumatism, situație care se poate regăsi și la tineri având o evoluție mai rapidă. Cataracta congenitală este o altă formă care apare la copii.
Vederea pacienților cu cataractă este scăzută, „în ceață” și mai puțin colorată. Uneori poate apărea și diplopia (vedere dublă).
Diagnosticul cataractei se pune în cabinetul oftalmologic.
Intervenția chirurgicală este unicul tratament, dar în condițiile aparaturii moderne aceasta se realizează ușor și nu doare.
Aflați mai multe informații in articolul Ce este cataracta? Tratament și recomandări după operația de cataractă.
Tratamentul definitiv este cel chirurgical. Este o procedură simplă care se realizează sub anestezie cu picături. Recuperarea după intervenție este rapidă, pacientul fiind capabil să-și folosească vederea din a doua zi.
Intervenția chirurgicală constă în extragerea cristalinului opac cu lăsarea pe loc a capsulei (sacului) în care stă cristalinul și introducerea unui cristalin artificial în locul celui extras care nu va mai necesita înlocuire.
După un anumit timp de la operație, pacienții pot dezvolta cataractă secundară manifestată prin vedere în ceață. Aceasta reprezintă opacifierea capsulei menite să susțină cristalinul artificial.
Cataracta secundară este abordată ușor și rapid printr-o intervenție cu laser YAG care va deschide capsula opacifiată, redând astfel vederea.
Restricțiile postoperatorii sunt ușor de respectat: păstrarea condițiilor de igienă și repaus 1-2 săptămâni cu evitarea efortul fizic.
Mai multe despre pașii intervenției chirurgicale și despre tipurile de cristaline artificiale corespunzătoare nevoilor tale puteți afla în timpul consultației oftalmologice.
Pacientul nu trebuie să aștepte avansarea cataractei („coacerea”), deoarece aceasta va putea duce la complicații, iar implicit operația va fi mai dificilă.
Degenerescența maculară legată de vârstă (DMLV)
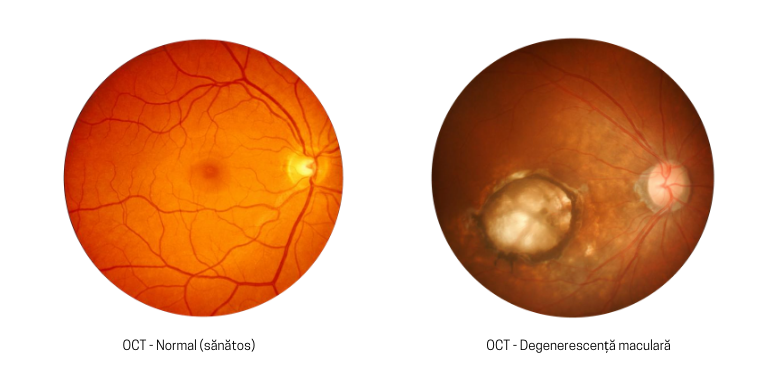
Macula, zona din centrul retinei, este cea mai importantă pentru vedere și distingerea detaliilor fine.
De multe ori, cea mai supărătoare problemă a pacienților este nerecunoașterea feței persoanelor cu care interacționează din cauza petei negre care acoperă vederea centrală.
DMLV este caracterizată prin distrugerea degenerativă a maculei. Prin urmare, va rezulta o imagine centrală blurată, distorsionată sau prezența unei pete negre în mijlocul ei, vederea periferică fiind neafectată.
Unul din trei pacienți vârstnici prezintă acumulări subretiniene. O parte din acestea evoluează spre forme severe cu afectarea accentuată a vederii.
Unul din trei persoane vârstnice prezintă depozite gălbui sub retină numite Drusen, iar ~ 10% dintre acestea evoluează fie spre o formă atrofică (micșorare în volum a retinei), fie spre o formă umedă.
Majoritatea pacienților cu DMLV prezintă o evoluție benignă, cu vedere bună, dar există și un procent semnificativ de pacienți la care evoluția este severă.
Cel mai mare risc pentru apariția DMLV îl au persoanele peste 50 ani, supraponderale, fumătoare, cu dietă bogată în grăsimi, hipertensiune arterială sau istoric familial.
Stabilirea diagnosticului se realizează prin examinarea fundului de ochi, utilizarea Grilei Amsler, în combinație cu OCT macular.
OCT-ul macular este o investigație care poate diferenția exact cele două forme de DMLV și este foarte utilă în urmărirea evoluției bolii.
Grila Amsler poate fi folosită și de către pacienți, în special de cei diagnosticați cu DMLV, pentru a urmări eventualele deformări ale imaginii.
Sunteți cunoscut cu degenerescență maculară legată de vârstă (DMLV)?
Testarea cu ajutorul Grilei Amsler ajută la depistarea defectelor de vedere neobservate de dumneavoastră.
Puteți descărca în format pdf (pentru print) Grila Amsler – Clinica Vedis – Centrul Oftalmologic Dr. Samoila

Tratamentul este unul individualizat și diferă în funcție de forma prezentă. Mai exact, pentru DMLV precoce și forma atrofică nu există un tratament specific, dar studiile au arătat că suplimentele pe bază de vitamine și minerale cât și dieta bogată în fructe și legume au efect benefic.
Singurul tratament care poate încetini sau opri evoluția formei umede a degenerescenței maculare legate de vârstă sunt injecțiile intraoculare cu anti-VEGF.
Pentru forma umedă, tratamentul specific sunt injecțiile anti-VEGF care acționează împotriva VEGF (factorul vascular de creștere endotelială), factorul responsabil de formarea vaselor anormale, caracteristice acestei forme.
Injecțiile se administrează intraocular, în vitros (gelul din interiorul ochiului) de către colega noastră, Lăcrămioara Samoilă, medic specialist oftalmolog în Clinica Vedis.
Retinopatia diabetică
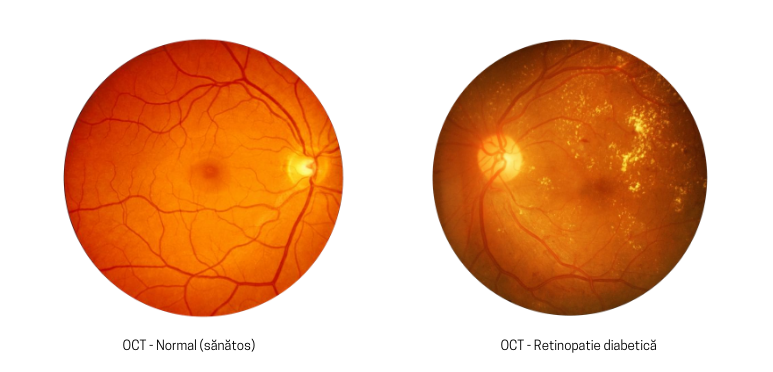
Diabetul este patologia tot mai frecvent întâlnită în zilele noastre, iar ochiul este unul dintre organele care pot fi afectate în cazul bolii necontrolate sau a evoluției îndelungate. Aflați mai multe informații despre diagnostic din articolul Diagnosticul precoce în retinopatia diabetică.
Diabetul afectează de obicei ambii ochi, cu simptome minime la începutul bolii, uneori neobservate de pacient.
Un diabet bine controlat nu înseamnă doar o glicemie bună ci și o hemoglobină glicată (HbA1c) sub 7%.
Cu timpul, dacă diabetul este necontrolat, glicemia crescută (zahărul din sânge) duce la blocarea vaselor care hrănesc retina, reducând astfel fluxul de sânge, având un impact sever asupra vederii.
Persistența acestui deficit de sânge la nivel retinian determină formarea de vase anormale care de obicei predispun la complicații oculare complexe, iar tratamentul este de multe ori o adevărată provocare.
Cele mai severe complicații sunt:
- hemoragie intravitreană
- dezlipire de retină
- glaucom
- pierderea completă a vederii.
Deși apariția retinopatiei diabetice este uneori inevitabilă, controlul diabetului este pilonul de bază pentru evitarea afectării vederii.
Recomandarea pentru pacienții diabetici, pe lângă controlul regulat la medicul diabetolog, este controlul oftalmologic periodic chiar dacă vederea este bună. Scopul principal este depistarea timpurie a afectării oculare și inițierea conduitei terapeutice.
Graviditatea poate înrăutății retinopatia diabetică. O pacientă diabetică însărcinată trebuie urmărită oftalmologic îndeaproape.
Prezentarea la medicul oftalmolog este necesară cât mai repede posibil dacă apar modificări bruște de vedere:
- scăderea vederii
- „muște zburătare”
- vedere în „ceață”
Aceste acuze sunt de cele mai multe ori semnalele unor complicații oculare.
Nu există tratament medicamentos pentru retinopatia diabetică.
De obicei, în formele ușoare și moderate se recomandă doar controlul diabetului și urmărirea oftalmologică îndeaproape pentru a putea observa la timp momentul în care va fi nevoie de intervenție.
În forma severă se impune tratamentul intervențional cât mai rapid cu scopul de a reduce afectarea retinei.
Recomandările medicului oftalmolog sunt: tratament laser, injecții anti-VEGF sau alte proceduri chirurgicale. Când apar complicații, acestea trebuie tratate prompt.
În retinopatia diabetică este mult mai importantă prevenția decât tratamentul, deoarece aceasta este non-invazivă, pe când chirurgia implică anumite riscuri.
Tratamentul oftalmologic poate încetini progresia, dar nu duce la vindecare. Controlul diabetului prin regim alimentar și medicație sunt cele mai importante.

Programați-vă la o consultație de rutină chiar dacă ochii dumneavoastră sunt sănătoși și vederea este normală.



