Keratoconus – Stadii, simptome și tratament

Simptome și cauze keratoconus
Keratoconusul este o afecțiune cronică a corneei care se caracterizează printr-o deformare și subțiere progresivă a acesteia. Denumirea acestei boli oculare provine din limba greacă, keras=cornee, konos= con, deoarece în stadii avansate corneea se alungește și ia forma unui con.
Corneea este o o structură complexă cu un rol deosebit de important în vedere. Ia forma unei lentile transparente, lucioase care alcătuiește partea anterioară a globului ocular. Corneea constituie 3/4 din puterea dioptrică a ochiului.
Care este categoria de pacienți în clasa de risc?
Keratoconusul afectează mai ales pacienții tineri cu vârste cuprinse între 10 și 20 de ani, și progresează până la vârsta de 30-40 de ani. Afectează ambii ochi, cel mai frecvent asimetric. Subțierea corneană se produce de obicei în partea inferioară a acesteia. Această subțiere determină apariția viciilor de refracție (miopie și astigmatism) cu impact negativ asupra clarității vederii.
Care sunt stadiile keratoconusului și simptomele aferente lor?
Semnele și simptomele depind de severitatea afectării corneene. În stadii incipiente, simptomele pot fi absente. Însă pe măsură ce afecțiunea evoluează pot fi întâlnite simptome precum:
- sensibilitate la lumină
- percepția de halouri luminoase în jurul surselor de lumină
- vedere neclară atât la aproape cât și la distanță
- oboseală oculară
- nevoia frecventă de a schimba corecția optică.
În stadii mai avansate poate să apară diplopia (vedere dublă) precum și percepția deformată a imaginilor.
În cazuri mai rare, primul simptom poate fi scăderea marcată a vederii însoțită de ochi roșu, hiperlăcrimare, durere sau fotofobie. Acest tablou clinic apare atunci când are loc o hidratare excesivă, bruscă a corneei care are modificări de keratoconus.
Diagnostic
Diagnosticul keratoconusului poate fi problematic în stadiile incipiente ale bolii deoarece tabloul clinic este nespecific și poate mima alte patologii oculare.
Examinarea la biomicroscop poate pune în evidență modificări sugestive (modificări de grosime și formă a corneenei, zone de hipotransparență corneană), dar acestea de obicei sunt prezente în stadii mai avansate.
Autorefractometrul evidențează modificări de curbură corneană și astigmatism. Un astigmatism care se modifică semnificativ de la o examinare la alta poate fi sugestiv pentru diagnostic.
Topografia corneană este considerată actual cel mai important mijloc de diagnostic și monitorizare. Aceasta este o investigație rapidă, nedureroasă și neinvazivă cu ajutorul căreia obținem hărți de grosime a corneei.
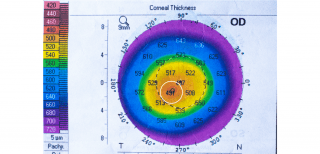
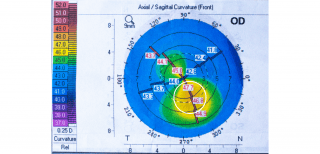
Care sunt cauzele apariției?
Etiologia keratoconusului este multifactorială, cuprinde atât factori genetici cât și factori de mediu. Contribuția exactă a fiecărui factor în apariția bolii este încă necunoscută.
Factorii genetici pot fi implicați în apariția keratoconusului, aceștia determinând defecte structurale la nivelul corneei. Apariția keratoconusului este asociată de asemenea cu boli genetice:
- sindrom Down
- sindrom Marfan
- sindrom Ehlers-Danlos
- neurofibromatoza.
Alte cauze cu risc crescut de a dezvolta keratoconus sunt:
- istoricul familial pozitiv
- prezența unor alergii și atopii
- portul îndelungat al lentilelor de contact
- expunerea la raze UV
Frecatul ochilor este un mecanism tot mai frecvent asociat cu keratoconusul. De cele mai multe ori acest gest este efectuat involuntar, ca reacție la oboseală, senzație de uscăciune sau mâncărime oculară.
Un studiu care a inclus 240 de pacienți cu keratoconus a concluzionat că 65.6% aveau un istoric pozitiv pentru frecatul cronic al ochilor.
Care este corelația dintre frecatul cronic al ochilor, alergii oculare și riscul crescut de keratoconus?
Corneea fiind elastică, este susceptibilă la modificări de formă atunci când asupra ei este aplicată o forță semnificativă și repetitivă. Densitatea celulelor corneene scade din cauza microtraumei asociate frecatului ochilor.
Indirect, frecatul ochilor influențează și tensiunea intraoculară, suferind fluctuații. Atopia și alergiile oculare pot determina apariția keratoconusului deoarece sunt frecvent asociate cu frecatul ochilor. Expunerea excesivă la raze UV determină stres oxidativ local, cu impact negativ asupra sănătății corneenene.
Tratament
În prezent nu există ghiduri standardizate în managementul keratoconusului. Sunt câteva opțiuni terapeutice disponibile, în funcție de stadiul bolii și de rata de progresie.
În stadii incipiente, folosirea ochelarilor sau a lentilelor de contact vor corecta acuitatea vizuală. În anumite situații, e necesar portul lentilelor de contact rigide (RGP), sclerale sau semisclerale.
Este important de reținut că măsurile de corectare a vederii nu opresc progresia keratoconusului. În stadiile incipiente, este important ca frecatul ochilor să fie evitat, iar dacă sunt prezente alergii, acestea trebuie tratate corespunzător.
În stadiile mai avansate de boală sunt necesare tratamente chirurgicale. Cross-linking cornean cu UVA și riboflavina este o procedură care are ca scop stabilizarea modificărilor corneene. Implantarea de inele intracorneene este o tehnică reversibilă și cu rezultate bune în ameliorarea curburii corneene și a acuității vizuale.
Tehnici mai laborioase precum keratoplastia lamelară anterioară (DALK) sau transplantul de cornee se adresează pacienților cu keratoconus avansat, atunci când alte opțiuni chirurgicale nu sunt indicate.
Ultimele studii în domeniul keratoconusului au arătat o tendință de abordare cât mai puțin invazivă a acestei patologii. Scopul principal este obținerea și menținerea pe termen lung a unei vederi bune precum și stabilizarea bolii.
Dacă în ultima perioadă a fost necesară schimbarea succesivă a corecției optice, poate fi primul element sugestiv de apariție a keratoconusului.




